Contenuto
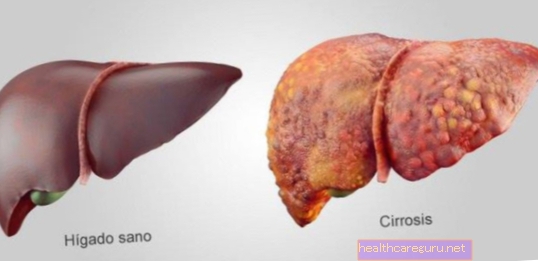
La cirrosi biliare è una malattia cronica in cui i dotti biliari presenti all'interno del fegato vengono gradualmente distrutti, impedendo l'uscita della bile e facendola accumulare all'interno del fegato, provocando infiammazioni e lesioni.
Esistono due tipi principali di cirrosi biliare:
- Cirrosi biliare primitiva: colpisce principalmente i dotti biliari di medie dimensioni all'interno del fegato ed è caratterizzata da distruzione, cicatrizzazione ed eventuale sviluppo di cirrosi e insufficienza epatica;
- Cirrosi biliare secondaria: è caratterizzata da un'ostruzione prolungata dell'albero biliare, con conseguenti rapidi e profondi cambiamenti nel fegato. La causa più comune negli adulti sono i calcoli o i tumori della cistifellea.
Di solito, la cirrosi biliare compare nelle persone con malattie autoimmuni, come l'artrite reumatoide, la sclerodermia o la sindrome di Sjögren e, quindi, è anche vista come una malattia autoimmune, in cui il corpo attacca le proprie cellule dei dotti biliari.
Non esiste ancora una cura per la cirrosi biliare, tuttavia, poiché la malattia può causare gravi danni al fegato, ci sono alcuni trattamenti che sembrano ritardarne lo sviluppo e alleviare i sintomi.
Principali sintomi
Nella maggior parte dei casi, la cirrosi biliare viene identificata prima che compaiano i sintomi, specialmente attraverso esami del sangue che vengono eseguiti per un altro motivo o di routine. Tuttavia, i primi sintomi possono includere stanchezza costante, prurito alla pelle e persino secchezza degli occhi o della bocca.
Quando la malattia è in una fase più avanzata, i sintomi possono essere:
- Dolore nell'addome in alto a destra;
- Dolori articolari;
- Piedi e caviglie gonfie;
- Pancia molto gonfia;
- Pelle e occhi gialli;
- Diarrea con feci molto grasse;
- Perdita di peso senza motivo apparente.
Questi sintomi possono anche essere indicativi di altri problemi al fegato e, pertanto, è consigliabile consultare un epatologo per effettuare esami del sangue e altri esami di imaging, come ecografia o risonanza magnetica, per identificare la diagnosi corretta e iniziare il trattamento più appropriato. Controlla alcuni sintomi che possono indicare problemi al fegato.
Cause di cirrosi biliare
La causa della cirrosi biliare è sconosciuta, ma è spesso associata a persone con malattie autoimmuni e, quindi, è possibile che il corpo stesso inizi un processo infiammatorio che distrugge le cellule dei dotti biliari. Questa infiammazione può quindi passare ad altre cellule del fegato e portare a danni e cicatrici che compromettono il corretto funzionamento dell'organo.
Come viene eseguito il trattamento
Non esiste una cura per la cirrosi biliare, tuttavia, alcuni farmaci possono essere utilizzati per ritardare lo sviluppo della malattia e alleviare i sintomi, tra cui:
- Ursodiol: è uno dei primi farmaci utilizzati in questi casi, poiché aiuta la bile a passare attraverso i canali e ad uscire dal fegato, riducendo l'infiammazione e prevenendo i danni al fegato;
- Acido obeticolico: questo rimedio può anche essere conosciuto come Ocaliva e aiuta nel funzionamento del fegato, diminuendo i sintomi e la progressione della malattia;
- Fenofibrati: questo farmaco aiuta a diminuire l'infiammazione del fegato e ridurre i sintomi come il prurito generalizzato sulla pelle.
Nei casi più gravi, in cui l'uso di medicinali non sembra ritardare lo sviluppo della malattia o quando i sintomi rimangono molto intensi, l'epatologo può consigliare un trapianto di fegato, al fine di prolungare la vita della persona.
Di solito, i casi di trapianto hanno successo e la malattia scompare completamente, ripristinando la qualità della vita della persona, ma potrebbe essere necessario essere in lista d'attesa per un fegato compatibile. Comprendi di più su come viene eseguito il trapianto di fegato.
Oltre a tutto ciò, è comune che le persone con cirrosi biliare abbiano difficoltà ad assorbire grassi e vitamine. In questo modo, il medico può consigliare un follow-up con un nutrizionista per iniziare a integrare le vitamine, in particolare le vitamine A, D e K.